お知らせ
お知らせ
科学ジャーナリストから見たコロナパンデミック
- 2023/05/12
科学ジャーナリストから見たコロナパンデミック
講師 長谷川聖治(読売・日本テレビ文化センター代表取締役社長、元読売新聞東京本社科学部長、編集局次長)

2023年4月27日
小出(司会):長谷川聖治さんは、同じ読売新聞の科学部で一緒に仕事をし、科学部長、編集局次長もやられ、読売・日本テレビ文化センターの社長です。
パンデミックの問題、とくにコロナの問題は、いろいろな視点があります。日本でも課題は山積ですが、どの国の政府も、非常に混乱しました。イギリスは、ようやく今、調査委員会ができて、政府の対応が良かったのか、どういう点が悪かったのかということの振り返りの調査を始めています。彼らは、行政文書を全部残すから、そういうことができるんでしょうが、日本の場合は、まだそういう状況ではないようです。
きょうの長谷川さんのお話は、医療体制の問題がどこに課題があったのか。ワクチンを巡る開発の問題、本当に効果があるのか。様々な政策が行われたが、政策決定における専門家、科学者と政策決定者の役割はどうなっているのか。
そして最後は、メディアの問題。メディアは、ニュースを伝えるという面で大きな役割も果たしますけれども、一方で、娯楽との境目がわかりにくいというようなメディアもあります。そういう問題をどういうふうに考えたらいいかという、主に四つの視点からお話をいただくことになると思います。
それを踏まえて、後半での自由な討論に続けたいと思います。それではよろしくお願いいたします。
長谷川 : 小出さん、ありがとうございました。皆さま、こんばんは。私、今、読売・日本テレビ文化センターにいますが、ジャーナリスティックな視点というのはずっと忘れずに、書き続けております。
まずは、新型ウイルスパンデミックの率直な感想をまず述べさせていただきます。コロナを通じて、日本の様々な課題が浮き彫りになったことは間違いありません。先ほども小出さん言われましたけども、どこの国へ行っても問題が起きている。日本だけではないということも踏まえながら、日本の中で目立っていることということで、ちょっと触れていきたいなと思っています。

図1
ここに挙げたとおり(図1)、大事なのは、教訓を次に生かせるのかということです。現状を見ると、残念ながら難しい。一生懸命であることはいいのですが、日本の場合、たとえば12年前の3.11、福島第一原発事故のときに、非常にいい総括として、日本の課題というのをまとめました。
それにもかかわらず、10年経っても実行されていないということを見ますと、今回のコロナの教訓も、のど元を過ぎれば熱さを忘れるじゃありませんが、教訓を生かせるか、とても懸念しています。政治をはじめ、国を引っ張る人がいかに、リーダーシップを発揮するかにかかっています。
ただ、私自身は、批判だけでは進展しないと思います。政治家は、不確実な状況の中で政策判断をしなくてはいけない。政治家ばかりを非難していても始まらないからです。全ての国民、ジャーナリストも含めて、反省をし、行動していかなくてはいけない。ですから、各論で議論をすることが大事だということです。

図2 開沼博・東大准教授(読売新聞)
福島第一原発事故後の、言説で知られる開沼博・東大准教授が、最近の読売新聞に書いた内容(図2)ですが、「リスクを覚悟の上で決断や発信した政治家を国民の側でも適切に評価することが必要」というのは、まったくその通りです。
批判だけでは、前に進まない。政治家は、国民の「映し鏡」というわけです。今回のコロナの対応で、上で勝手に介入しないでくれという人、例えば、政府がコロナに関連して、緊急事態宣言とか、いろいろなことを介入した時に文句は言う人がけっこういた。そういう人は、一方で、自分たちが判断できなくなると、例えばマスク着用の自己判断を迫られたときは、今度は政府が決めてくれとか、ということですね。
これも実は、問題点の一つということで指摘させていただきました。
課題だらけの感染症対策ということですが、ここから本題です。
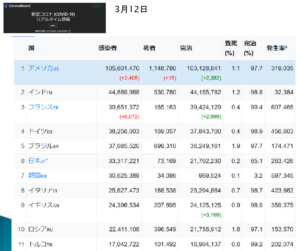
図3
2023年3月12日時点の、各国の感染者と死者の割合です(図3)
。アメリカの致死率が1.1%、日本は0.2%ですが、第7波、第8波くらいから死亡者が増えてきました。韓国の数字を見てください。
日本と韓国の感染者の数はほぼ同じ。日本のほうが若干多いですけれども、致死率で見ると、韓国は0.1%と低い。同じ民族と考えられますが、この違いはなんなのかということも触れていきたい。

図4
日本の医療の特徴というのは、世界に例のない高い医療水準を誇っていた。強固な医療体制があると思われていた。しかも、フリーアクセス。行きたいときに行きたい病院に行けた(図4)。しかし、これがコロナでは違った。欧米に比べて感染者が少ないのになぜ医療がひっ迫するのかということは再三問題視されてきました。
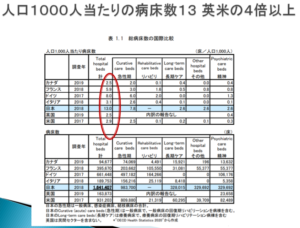
図5
ご覧のように(図5)、これは人口1000人当たりの病床数です(赤枠)。アメリカは2.9,カナダ2.5、フランスはちょっと多くて5.9、ドイツも8。日本は1,000人当たりの病床数13.0という、先進国の中ではダントツにベッド数が多い。それなのになぜ医療がひっ迫するのかというわけです。
実はベッド数は多いけれども、コロナ患者にあてる、コロナ専用病床が、極めて少ない。日本の場合、第7波で1日の感染者数が最大となり、24万人いました、この時は大変だったと思います。
ところが、第1波は280人、第4波は7,000人程度の患者が出ましたが、こんなに少ないときでも医療はひっ迫していた。それは、入院患者用専用病床が少なかった。当時、その何倍も病床は確保していたのですが、人手が足りないと断っていた。病院には、収容できないので、ホテル療養というような形になってしまった。
なぜ、専用病床を確保しながら、患者を収容できなかったのか。
日本の病院数は多いけども、1病院当たりのスタッフが少なく、交代で診療に当たれないということです。病院の数が多いということは、1病院あたりの医者数が少ない。そうすると、その病院がコロナを受け入れると、その少ない医師で対応しなくてはならなくなるということになります。医師の交代ができないのです。
日本の1病院当たりの医者の数は37.7人。ほかの国を見ますと、イタリアは228人、イギリスは98人。フランスはちょっと少ないけど約70人。
人口100万人あたりの病院数で見ると、日本は66病院と多い。イタリア17.5、フランスは45病院。つまり、日本は、小さな病院が多いということを意味しているわけです。
さらにICUの病床数も、病院が小さい分、分散している。人口10万人当たりのICUの数は、アメリカ34.7、ドイツ29.2.大病院に集中している。日本は、分散していて10万人あたり、7.3と少ない。英国も6.6と少ない。
日本は病床200床以下の小規模病院が全病院の7割。各病院が持つICUの数は少ないということで、このような数字になってしまうということです。日本の医療を支えているのは、海外に比べ、民間病院に依存をしている。200床以上の中規模の民間病院の4割がコロナを受け入れてなかった。公立病院を中心とした、比較的中規模の病院でしか受け入れられていなかったということ、医療ひっ迫の構造的な問題、背景としてあるということですね。

図6
政府は、こういった状況の中で、空床補償というやつですね。要するに、コロナ専用のベッドを増やそうとして、お金をつけたわけです。1日当たり専用病床にすれば7万円つけた。ICUであれば1日43万6,000円。しかし、実際は受け入れていなかったということが問題となりました。空床補償の予算は3兆円。公立病院は、こうして専用病床を確保した。2019年度まで、つまりコロナ前までは、公立病院は毎年赤字だといわれていた。公立849病院の2019年度の決算は、毎年数百億円の赤字だったが、政府の補償があり、2020年度、2021年度というのは、それぞれ1366億円、3292億円の黒字となっている(図6)。政府の補助がいかに大きいものになっているかということがわかると思います。

図7
参考までですが、2021年度までの日本のコロナ予算は76兆円です。国民一律10万円の給付金も含まれていますが、わけのわからない、コロナとは名ばかりの道路の予算とか、そんなものも含まれているらしい。今年度を含めると97兆円程度が使われてきたと(図7)。非常に膨大な対策が、お金がつけられたということになっています。
イギリスで、先ほどの医療崩壊が起こらなかった理由ですが、英国の医療は中央集権的な国営医療システム、国民保健サービス、NHSというシステムで、各病院の情報は中央に集められて、各病院のトップダウンで指令。第1波は混乱したが、夏の間に準備し、患者数を予測し、それに合わせて病床数を増やすオペレーション。ある時点では全病床の20%以上がコロナにあてられたように大胆な政策が取られたということです。
実は日本の研究者が、アメリカやフランスやイギリス、ドイツとか、欧米で医療崩壊が生じなかったか理由に調査した研究があります。大研究ですが、公表はされていない。とてももったいない研究があります。いずれの国も柔軟に、コロナに対処する人的資源・物的資源を増やすことができたということです。一つの病院に、非常に多くの医者がいましたので、コロナ感染が増えたときに、違う診療科の意思は診る患者がいなかった。たとえば、手術が減った麻酔科医などは、感染者の治療にも当たっていた。日本の場合は、おそらくそういう状況はあったにもかかわらず、感染症は自分の専門ではないということで、そういう対応はしなかった。
アメリカは、そういう人的資源が足りなかったときに、病院のネットワークで、患者をどこの病院に集約し、ICUに入れるか情報交換できた。さらに、ナースプラクティショナー。要するに、医師以外の医療職が、医師が足りないときに、医師の代替としての役割を果たすシステムが整っていたということが挙げられると思います。日本でも、そういう必要性は叫ばれていますが、医師以外のパラメディカルの診療行為は進んでいないのが現状ではないでしょうか。
フランスの場合は、地域医療計画に基づいて、医療機関の機能分化と連携というのが非常に早くから進んでいた。健康危機事態に備えて、各医療機関が「ホワイトプラン」という危機管理時の段取りを定めていた。ホワイトプランとは、2004年に策定された、大規模災害を想定した緊急医療計画です。たとえば、パリでテロが多発した時がありました。2015年、バタクラン劇場が狙われたテロのときは、非常事態宣言を出して、病院確保、手術の優先順位を決め、急がない手術は延期されて、患者を優先的に収容したのです。これも「ホワイトプラン」に基づいたとものです。国家的な危機となった今回のコロナでも、適用されています。さらに、医療版予備役制度が整備されています。医師が足りないときにはパラメディカルを含めて、かき集める。ホワイトプランと並んで、緊急時の対応策が準備されていたわけです。フランスの場合、労働時間が短いため、緊急時にホワイトプランに基づいて個々の医療職の労働時間を例外的に伸ばすことができるというようなシステムで対応できました。これは、平時からいかに準備が大切かということです。
日本でも、家庭医の重要性が叫ばれています。しかし、欧米の医療崩壊はなかった国は、プライマリケアの役割が大きかった。要するに、町中の医者、家庭医ですね。無症状者や軽症者は原則在宅で隔離して、その医学的管理を担ったのは、診療所の医師と開業看護師、地区の看護師です。イギリスでは、ほぼ全ての家庭医が、フランスでもほぼ全ての家庭医が、ドイツでも90パーセントの家庭医がコロナ患者の診療に対応していた。いずれの国もオンライン診療を積極的に活用した。
2200万人の感染者がでたフランスでは、入院患者のピークを、1日当たり3万人強に抑えられたのは、こうした地域の家庭医が一役を担ったからです。本当に重症患者だけを優先的に病院に収容できたということですね。
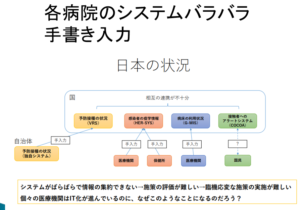
図8
もう一つ大事なのは、IT化(図8)。入院の可否を含めて、臨床的な判断は国レベルで合意された基準に従って、臨床現場が判断するが、患者個々の情報が、一元的に集められるシステムが整備されていたことも見逃せません。日本はかなり遅れているということですね。日本の各病院の患者情報の管理システムがバラバラなわけです。そのために、手書き入力で、情報が自治体や、国上げられる。これでは、いくら人手があても足りない。このため、適切な患者管理ができなかったのが日本です。
5月8日から、新型コロナが、感染症法にも続く分類が2類から5類に引き下げられます。第9波に対応できるのか、心配ですね。幸いにして、重症者とか致死性、亡くなる方、犠牲者というのはそんなに多くないのが幸いなんですけれども、果たして、今まで診たことのない町中の医者が、インフルエンザのような形で本当にコロナというのに対応できるかというのはわかりません。
PCR検査なぜ増えなかったのか
PCR検査の体制の失敗ということを見ていきます。実は、日本で新型コロナが拡大し始めた当初、厚労省はPCRを増やさないという方向で進めていました。これはSARSの経験が背景にあります。SARSはわずか半年で終息しました。このとき、日本の対応としては、しっかり患者をトレースして、誰から誰へ感染したかということをしっかりトレースすることによって、国内での蔓延というか、感染を防ぐことができたという、成功体験があったんです。

図9
厚労省が検査を増やさない政策を推進したのは、クラスター対策、つまりしっかり患者を追跡していこうという対応したからなのです(図9)。集団感染が発生した場合、患者がどういうルートで行動し、感染を広げたのかをしっかりおうというものです。
こういうクラスター対策によって、無症候の人が次々に見つかり、症状がないのに入院が増え、医療がひっ迫していった。PCR検査をしなかったかのは、こういうことがあります。つまり、PCR検査を多くすると無症候の陽性者で病院がひっ迫してしまう。そのため、検査の条件を厳格にして、明確な症状、例えば発熱37.5度4日間とか、検査をする条件を厳しくした。そのため、多くの人が検査を受けたいのに受けられなかったという問題がありました。
新型コロナ対応民間臨時調査会という本が出ていますけれども、2021年に、政府などの新型コロナ対策などを検証したものです。実は福島第一原発の事故のときにも同様の民間臨時調査会、民調が報告書をまとめました(図10)。この中で、厚労省は2020年5月になっても国会議員に「誰もがPCR検査受けられると問題が起こる」旨の文書を提出しているということです。先ほど言いましたように、PCR検査をすると無症候の患者が増えてしまうと、そういう動きがあったということです。

図10
先ほど、冒頭で、韓国はもうPCR検査に初期から積極的でした。PCRも韓国は日本の17倍ということで、先ほど、日本の致死率0.2パーセント、0.1パーセントということですけど、検査数の多さが影響しているのか、ワクチンなのか、ウイルスの型が違うのか、よくわかりませんが、この韓国と日本の死亡者数というのは、ぜひとも研究者の方が分析してほしいなと、そういうふうに思います。
日本製ワクチンなぜできない?
次に、日本製のワクチンはなぜ、できないのかということを考えてみましょう。日本で広く使われたのはファイザーとモデルナです。この2社は、実は、将来のパンデミックやエマージングウイルス、新興感染症に備えて準備をしていた、蓄積があったということです(図11)。
モデルナの場合、アメリカ政府の支援で、モデルナは2013年に国防総省から27億円。保険社会福祉省から135億円の支援を受けていた。mRNAによるワクチン作製技術を蓄積。コロナの拡大を受け、2020年1月に着手して、わずか1カ月で開発しました。通常のワクチンは、鶏卵培養といって、鶏卵でワクチンを作りますが、それではなく、遺伝子組み換えによる培養技術を確立していた。米国などは早くから承認していて、それが迅速開発につながったということですね。

図11
日本のワクチン開発が遅れた理由の一つとして、過去のワクチン禍がありました。ワクチンに対する抵抗感があったということですね。代表的なのは、子宮頸がんですね。2013年1月に子宮頸がんのパピローマウイルスが子宮頸がんの原因になるということで、子宮頸がんワクチンの定期予防接種が始まりました。10代の女性が、適切な年齢に全員が接種するという者でしたが、わずか2カ月後で勧奨接種中止ということになりました。接種した人の中から非常に重篤な副作用というか、痛みとか、そういったものの声が大きくなって、子宮頸がんの接種勧奨中止がおこなわれたということです。
この子宮頸がんワクチン以降、日本ではワクチンに対する拒否感が広がりました。日本で、インフルエンザワクチンなど作るワクチン会社は、ほとんど小さな企業です。度重なるワクチン勧奨中止などでリスクを負えず、生産体制の維持が困難になってしまった。国もそういう度重なる賠償請求ですね。ワクチン政策に及び腰で、厚労省の担当者が2、3年で変わるという官僚人事の弊害で、ワクチンの必要性を国民に説いて、さらに、国内でワクチンをつくり出すということの重要性というのも実行されなかったということです。
2009年の新型インフルエンザの直前に、厚労省は、国内3社に新型インフルエンザワクチンの生産工場を整備させたんです。しかし、すぐに終息したために、実際は製造されなかった。その後政府の支援は、長期的なビジョンでのワクチン政策というのがなされていなかったということで、維持費がかさむことから、国内のワクチンメーカーは撤退したわけです。新型インフルエンザの教訓から、2010年に政府の有識者会議が、国内のワクチン製造について、「国内の安全保障という位置づけにすることが重要」と提言をしました。しかし、これも生かされていないということです。2014年に、国内企業が遺伝子組み換え技術による新型インフルワクチンの製造について、鶏卵ではなく、遺伝子組み換え技術によるワクチン製造の承認申請をしたのですけども、厚労省の所管の医薬品の認可をする、「医薬品医療機器総合機構」(PMDC)が承認しませんでした。実際新型コロナウイルスワクチンの製造は、鶏卵培養では難しく、遺伝子組み換えしかできなかったというところがあります。
ワクチンが国内で製造されないということで、日本政府は多額の出費を迫られました。この間、ニュースになっていましたが、日本はワクチン8.8億回、4兆円で購入したということが明らかになりました。1本当たり4,545円ということですね。そのうち、実際に接種されたのは、3億8,000万回。温度管理などのよって廃棄分もあり、かなり無駄が多かったということが、会計検査院とかに指摘されているということです。
専門家の助言システムの構築を!
科学者と政治の関係を見ていきます。新型コロナの会見では、首相のそばで、政府に新型コロナに関する助言機関「分科会」の尾身茂座長が立って、説明している場面が多かったですね。これも少し変でしたが、果たして専門家と政治家は、円滑な関係を築けたいたのかという視点です。

図12
2022年の5月20日に、分科会が、政府への助言を総括する会合を開きました。コロナの政策と専門家の役割について議論をし、検証したわけですけども、そういった分科会の助言組織が、2020年の3月くらいから、2022年5月までの2年ちょっとの間で68本くらい提言をした(図12)。しかし、提言を政策に生かすかいなか、その理由は不明、わかりにくかったということです。検査強化や医療提供体制の検討を求める提言はほとんど反映されなかった。結論として、パンデミックなど大型のリスクに対応できる科学的助言システムを構築すべきということを提言しています。
新型コロナウイルス感染症対応有識者会議が、この会合を受けて、6月に公表したのが「新型コロナウイルス感染症へのこれまでの取り組みを踏まえた次の感染症危機に向けた中長期的な課題について」です。非常によくできているなというふうに思います。網羅的に検証し、多岐にわたり納得できるものが少なくない。しかし、分析は簡単。要はこれを実行に移せるか。誰がやるのか、どのようにやるのか、何も決まっていない。
こうした助言組織について簡単に振り返ってみますと、日本のコロナ対策の始まりは、大型クルーズ船だったと思います。感染者が乗ったクルーズ船が横浜港に寄港するということで、乗客は下船できず、船の中に隔離されたのです。
このときに、助言組織は、厚労省の中にできた「アドバイザリーボード」しかありませんでした。専門家の意見を受け、クルーズ船の中だけに閉じ込めてようとしたわけです。
実はその後、国内で感染者の死亡例がでた。中国からのインバウンドはものすごい数でした。旅行客とか、そういった海外からのも含めたものが入ってきたと思われるんですけど、そういったもので感染者が出はじめて、死者が初めて出たというので政府は焦ったわけです。もう厚労省には任せてられないということで、「新型コロナ感染症対策専門家会議」というのを官邸につくったというわけです。
この会議参加者の顔ぶれは、ほとんどアドバイザリーボードと同じ。感染症以外の専門家が2人ほど入っていました(図13)。

図13
当時このように、厚労省の中に二つの助言機関があった。専門家会議の専門家は次々に提言していきました。しかし、この提言はないがしろにされました。例えば、全小中高の休校要請は、専門家会議からの助言はなしに、当時の安倍首相が勝手に決めたものです。各自治体の現場からは、休校要請現場困惑。まったく根回しもなく、勝手に決めちゃったということがよくわかります。
専門家会議のメンバーは相当プレッシャーを感じていたようです。「専門家会議が、言ったから決めた、つらかった」とある専門家会議のメンバーは吐露していました。
安倍首相(当時)が初めて会見したのは、2020年の2月29日。もっと早く会見すべきなど、専門家が指摘したもののすぐに反応せずに、勝手に状況を見てやったということですね。このように、初期から助言組織と、政府との一体感はなかったですね。
そんな状況の中で、専門家の皆さんは、自分たちの意見が国民に届いていないということで、これも混乱の極みですが、「コロナの専門家の有志の会」というのを立ち上げ、発信を始めたわけです(図14)。

図14
なんで、こんなに専門家組織が乱立するのか、はたからみてわかりませんよね。当初、緊急事態宣言のときに、「8割の接触を減らせば、感染拡大を防げる」という試算をもとに提言したのが、当時北大、今は京都大学にいます西浦博教授。しかし、安倍首相は、「最低7割、極力8割削減することができれば」と記者会見などで言い続けました。西浦先生「私は7割とは言っていない」と発信し続け、専門家と政治家がうまく意思疎通を図れていないことが露呈しました。
そういう中で、西浦先生は、このまま政府が7割減で通すのは、我慢できないと、「8割の行動制限を守らないと重篤者85万人、死者42万人に達する」という試算結果を発表してしまったんですね。これはちょっと行きすぎかなと私は思いますけども、そういう、政治家と専門家がうまくいっていない一つの表れではないかなということです。
2020年6月、第2波が終わったときでしょうかに、厚労省の中にあったアドバイザリーボードと専門家会議が同居するということを解消するため、専門家会議を廃止し、有識者会議の下に「分科会」というのを新たに設けた。厚労省のアドバイザリーボードは残しました。
科学者、専門家の助言を政治家が受け入れ、政策にどう反映させるかは日本には明確なルールがありません。

図15
これは大阪大学の岸本先生から頂いた資料です(図15)。「科学的に決めました」というのは、科学者が客観的に助言すれば、すぐに政策に反映させるというイメージがありますが、こんな簡単なことではありません。
科学の専門家というのは、わからない場合、わからないと言うのが科学者の本分。そのうえで、不確実な情報をもとになんらかの意思決定をするのが政策なんですけど、今回コロナの専門家と政治の関係を見ると、都合良く政治が科学者、専門家の意見をつまみ食いしながら、うまく自分たちの政策の根拠を示しているように見えましたね。実際は、この図のように大きなギャップがあることを認識することは大事だとは思うんですけども、なかなかそれはできていないなということですね。
政策決定における科学者の助言をどう生かすか。日本には明確な規定はない。アメリカでは大統領にアドバイスする科学顧問はいて、政府内の橋渡し的な役をしていた。トランプ政権の時はめちゃくちゃでしたが。
福島第一原発事故のときに、当時の菅直人首相は、原発事故対応などに当たるため、助言をしてもらう専門家を「内閣府参与」という役職で任命しました。十何人もしましたが、ほとんど機能しなかった。

図16
参考までに、イギリスは、狂牛病BSEに関連して、科学的助言の信頼が失墜したのを機に、科学顧問制度みたいなのができました(図16)。その際の規定では、科学者の中立性というか、科学者が責任を問われないというような仕組みというものをしっかりつくっているということです。
新型コロナでは、どこの国でも未知の挑戦だった。専門家と政治の関係も難しかったと思います。政策決定がおこなわれた背景には、必ず科学的根拠があるばかりではないということですね。政策判断が正しいかどうかは、歴史というか、将来見てみないとわからないということがいえるのではないかなと思います。
政治家と科学者の関係というのは、先ほど触れたように12年前の福島第一原発事故のときとまったく同じことが起きました(図17)。ルール作りが叫ばれ、いい報告書が出来上がったのに、その後、まったく議論されず、何も進展がなかった。やはり備えが欠如していたのではないかということに尽きます。

図17
メディアは正しく伝えたか
今度はメディアに触れたいと思います。正確な情報を出せたか、SNSをはじめ、新聞やテレビがどこまで影響力を持ったかということも含めて、ちゃんと検証しなくてはいけないと思います。
世の中にはフェイクニュースがあふれているんですね。たとえばワクチンで小学生が死亡したというものですね。これ、市議会議員とか、そういう人たちも拡散しているんですね。驚きなんですけども。
今は誰もが発信できる時代になっていたために、その信憑性がまったく検証されないまま、インターネットの中で、情報の洪水のような形で、今は情報が集まっていると。もう情報過剰で、情報過多です。
その中で、どれが正しいのか、正しくないのかというのを、たとえば新聞とかテレビは、複数の目を経て正確に書こうと努力をしていますけども、それを見ていない人にはまったく届かないということになるわけです。どこのメディアだと信頼が置けるか、どこのメディアが信頼が置けないのかということに関しては、非常にリテラシーが低くなってきているということですね。新型コロナ、不安で、わらにもすがりたい思いでいろいろな情報を集めようとしますけど、その信憑性がわからないまま入手していると。
まさに、これが「情報パンデミック」。テレビコメンテーターなんかも大勢いますけども、テレビコメンテーターって白黒はっきりつけない人は使われないので、時折すごく間違ったことを言う人もいます。
読売新聞の情報ですが、初期にこんなデマが出ました。「こまめに水を飲むと新型コロナウイルスの予防に効果がある」「ニンニクを食べると新型コロナウイルスの予防に効果がある」「発熱症状のある武漢からの旅行客が関西空港の検査を振り切って逃げた」
それぞれをどのくらいが信じたかということですけども、こまめに水を飲むとコロナウイルスの予防に効果があるというのは、28.7パーセント。こんな感じで、非常に間違った情報というか、正しく検証ができないような情報というのに飛びついているのが現状です。
陰謀論も目立ちました。「コロナ自殺が各地で起きている」「ワクチンを接種したら死亡が出る」といった情報が氾濫している。偽情報が拡散したアメリカでは、ワクチン不信が広がって、未接種者の間で、ワクチンを接種していない人の間での感染が拡大したというのは、実際にニュースになっています。
「不満が多い人は偽情報に弱い」という、研究もあるように、政府とかそういったものを信用していない人ほど、そういう偽情報に弱くなっているというような調査結果もあります。意図的にそういう人たちをターゲットにした偽情報も流されているともいいます。
私は、メディアというのは大事だと思います。何が一番重要かというと、正確であること。今ほど求められているものはない。私も新聞記者の端くれ、新聞出身の者としては、やはり新聞は正確なものを、多くの記者を通してやっているということで、正確な情報を提供したいなということは強く思っています。
日本で、基本的にヘルスリテラシーが低いということを、東大の特任教授の中川恵一さんがまとめた調査があります(図18)。がん情報の重要性を子供から、大人まで説いている先生です。

図18
「医師から言われたことを理解するのが難しい」という質問では、日本は44パーセント。ヨーロッパは15パーセント、オランダは9パーセントですね。医者の言っていることがわからないということは、何も考えず、理解しないまま治療を受けているということですね。
「病気の治療に関する情報を見つけるのは難しい」という項目では、日本は53パーセントと高い。オランダは非常に少ない12%。日本のヘルスリテラシーの平均点は、50点満点で、医療後進国であるミャンマー、ベトナムと同じ25.3点で、最低に近いということですね。
オランダは高いんですけど、台湾が高いというのは、やはり教育が大きい。高校とか中学とか、保健教育で、感染症の問題とか、がんの問題とか、健康教育をしっかりやっているということです。日本の場合は保健体育といいますけど、実際は、保健というよりは体育、身体を動かすほうが重要視されていて、保健の教育がないということです。
メディアのあり方についても、考えることがあります。毎日、感染者の発表をやっていましたが、これは本当に意味があったのかということを検証する必要があると感じています。というのも、コロナ禍初期は、その拡大の規模感はわかりませんので、感染者の発表は意味があります。しかし、その後、行動変容などに結び付かない、あるいは、多少の人数の上下で一喜一憂して不安をあおることを助長した、このスタイルはいかがなものだったでしょうか、しっかり検証が必要ではないかなという気がいたします。
コロナ報道では、多角的な視点が大事です。その一つは自殺。感染が拡大した当初、女性の自殺者がけっこう増えているということが問題となりました。緊急事態宣言などで、人との接触が極端に制限された時、不安が大きくなり、特に女性のほうが影響を受けたのではないかと分析されました。
その後、行動制限が長引き、経済活動への影響が大きくなってくると、今度は、男性の自殺が増加しました。単に健康的な問題だけではなくて、経済的な視点も人々の命を奪っていくという視点も大事じゃないかなということです。
まとめますと、メディアの役割で重要なのは、情報過多の中で、バランスよく、正確な情報を提供することです。そして、その情報をどういう形で学ぶことができるかという、教育というのがすごく大事だと思っています。私も大学で文章論を教えていますけど、学生の文章の質というのは落ちているなというのが感じています。そういう意味でも、いろいろな形での、メディア、どうやったら情報が伝わるかということも、単に一方的に記事を書けばいいというものではなくて、受け入れる側のリテラシーを上げる努力ということもメディア側の視点で大事ではないかなという感じはします。
去年の新聞大会で、宮坂先生という免疫学の大阪大学の先生は、記者も科学的なリテラシーを持ち、専門的な話をそのまま引用するのではなく、論文を調べて確認することが重要ということで、報道する側の教育というものも重要になってきているなと感じています。
科学と政策の間には、要するに、科学だけで問うことができるが、科学だけでは答えることができない。先ほどの経済の問題とか、いろいろな問題が世の中にはありますけども、そういった「トランスサイエンス」的な視点というのも、メディアも見ていかなくてはいけない。白黒だけではないということで、そういう書き手、記者というのも必要になってくるのではないかということを感じています。メディアもしっかり、情報が受け手に伝わっているかを確認する、科学コミュニケーションの視点も重要だと考えます。
雑駁でしたが、以上です。
質疑応答
小出:では、ここから質疑応答に入ります。
合原 情報について、デマか多いという話がありました。何が本当で、何がデマか。科学的に何が本当かもわかっていないので、本当にどこがデマかとかはわからないということはあります。デマかどうかについて、メディアと政治の役割分担について、どのようにお考えでしょうか。
長谷川 非常に難しいですよね。本当に白黒がつかない時に悪いと書くというのは難しいんですよ。より正確に伝えるには、メディアと政治が手を結ぶというか、一緒にやってコミュニケーションをやるという姿勢も大事なんですけども、政府のやっている対応ということが正しいかどうかを、ある程度常に検証をすることも大事だと思っています。
合原 あともう1点、医療体制の問題というのが、やっぱり私も常に不思議に思っていたんですよね、日本の医療レベルは高いのに、うまくいっていない。この教訓を生かすためにどういったことが一番重要なんでしょうか。
長谷川 医療の課題について、専門家はとても良い総括をしました。しかし、日本は、改善できないと思っています。過去がそうだからです。よほど、医師会などの医療現場、あるいは医学部会など医学教育も含めたところで、強力なリーダーシップを持って、病院同士の連携が進むとか、あるいは、安全保障という観点で、医療というのを考える仕組みができるかということを真剣に考えないと、何も改善しないと思います。
先ほど触れた、フランスの「ホワイトプラン」のような、緊急時の医療体制のシステムが構築されれば、コロナで浮かび上がった課題の解決の一つの案になるとは思うんですけど、果たして誰が、リーダーシップを取るのかというのはまったく見えていません。メディアは、それに対して批判はしていますけども、メディアも批判したことで何も動いていません。どうしたらいいんでしょうねという、私のほうからも聞きたいくらいですね。
合原 :ありがとうございました。
吉海 ありがとうございました。二つお尋ねします。一つは、総じて医療体制では、欧米が非常にシステマチックな、非常に系統立った動きが取れるという状態になっているのに対して、日本はそうなっていないというお話があったんですけれども、今回のコロナ、現状における統計上の数値で見ますと、感染者数が爆発的に増えた欧米に比べて、あるいは、それに伴う死者数という二つのデータで見て、日本は人口当たりで見て、非常にある意味で低いレベルで推移していたと。そうすると、体制の違いの議論は必要かもしれないけれども、現実は、日本はうまくやったんじゃないかという評価が出ますよね。その評価を政治が良しとすると、何も変わらない。現実と医療体制の是非の判断というのを、どういうふうに組み合わせていけばいいかというのが第1点。
2番目の質問は、IT化が遅れ、これは私も痛切に感じます。欧米の医療機関はなぜIT化が進むのか。そこらへんをまずお尋ねしたい。
長谷川: まず医療体制で、今回の日本が、人口のわりには感染者が少ないからよかったと評価したら、今後、何の進歩もないでしょうね。日本はいい面として、フリーアクセスで、コンビニエンスストアのように、各所に病院が乱立して便利。それが平常時ですと非常にいいんですけど、いざ、こういうパンデミックな緊急時には、マイナスの要因。私自身は、今回の教訓をもとにして、医療体制を変えるというリーダーシップがでてきてほしいと思うのですが、吉海さんがご指摘のように、現在のままでいいではないかという空気が強く、何も変わらないと思います。きっと同じことを繰り返すでしょう。それが日本です。
IT化が遅れているというのは、IT化が進まなくても済んでしまうという社会なんでしょうかね。病院のシステムは内向き、ドメスティックなんでしょう。最初から外部との連携を考えなくていいわけですから、システムが独自でもいいわけです。一方で、ヨーロッパなんかはやっぱりEUというまとまりの中で、自分の国だけというわけにもいかないでしょうし。他国との連携には、やはりこのIT化は不可欠だっと思います。
吉海 :これは質問じゃなくて、私が一番今懸念しているのは、日本のある種の歴史、文化伝統が。日本の高度成長をつくったのに、この伝統が、時代遅れになったかもしれないということです。2000年代以降、電子エレクトロニクス産業の凋落、原発事故が起きたのは、そうした日本の伝統文化がマイナスに作用した面があるのではないかということです。
それを誰が指摘するか、学者が指摘するのか、メディアが指摘するのか。おそらく政治は指摘できないから。そのどちらかが指摘しないと。私の期待感でいえば、メディアが突破口をつくってほしいなという願いであります。
長谷川 :私自身はメディアの立場ですが、メディアの役割もあるが、失われた30年を振り返ると、もっと民間企業、会社経営者が頑張っても良かったのではないかという気がします。
吉海 :確かに企業側にも問題はありますが、現実がそうならない。コーポレートガバナンスというのは、強化されあ、一方で内部留保が500兆円ある。何がおかしいのかということを真剣になって考える人が一体誰なんだという状況の気がするんです。
長谷川 :そうですね。メディアもたしかにおっしゃるとおり、弱くなっていることは間違いないと思います。メディアの発信力、指摘する力というのが弱くなっていることは間違いないと思います。昔があったかどうかはよくわかりませんが。
荒井 :今日は本当に長谷川先生から総合的なお話を聞かせていただいて、ありがとうございました。驚いたことがたくさんあります。コロナに97兆円使っていることです。人口1億人とすると、1人当たり100万円ね。
もう一つは、コロナのワクチンが8.8億回ですか。1人当たり9回分確保していると。
そして、デジタル化の遅れですね。。今日は長谷川先生に対するお礼と黒木先生に対するお礼と、両方言いたいと思います。本当ありがとうございました。
長谷川 :ありがとうございました。ワクチンは段階的にこれを入手していた関係で、やっぱり本当に必要なときに入手できたとは限らないですし、温度管理が悪かったとかで、かなり無駄に廃棄しちゃったんです。8億回のうち、3.8億回分はほとんど使われていなかったという話もあります。
黒木: 日本のベッドは非常に多いのは、実は精神病院が多いからです。世界の2割の精神病院が日本にあるんです。日本は圧倒的に精神科の病院が多くて、今八王子の病院が看護師の暴力で問題になっていますが、精神病院への平均在院日数が280日。フランス、ドイツでは、その10分の1くらいです。精神病院のベッドの90パーセント、80パーセントは私立なんですね。私立の病院というのは非常に小さいわけです。先ほどのお話に出てきましたけども、200ベッド以下の病院が非常に多い。私立が悪いとくわけじゃなくて、平常時はまったく問題にならないんですけども、このような非常時になると私立は言うことを聞かない。つまり、厚労省の言うことを聞かなければならない理由はないわけです。そういうことで、ベッドが回っていかないということがあると思います。
それからもう一つは、世界中どこでも臨時の病床をつくったが、日本はやらなかった。既存の病院に無理に患者を送って、病床補償を行った。それで、病院は、赤字だったのが黒字になった。
日本のコロナ対策費が高かったのは、ワクチンとか薬を買うときに、アメリカの2倍くらいの値段で買わされていることもあります。アメリカはいくらで製薬会社から買ったというのは、全部出ているんですけども、日本ではそれも秘密になって出てこない。
もう一つ付け加えますと、日本の病院は、80パーセント以上の病床が埋まっていないと赤字になる仕組みになっています。それは、日本の医療費が安いからですね。80パーセント以上を、90パーセントにいくと病院はすごく大変なる。85パーセントくらいで、東大病院などどこの病院も、フル稼働を抑えているわけです。日本の病院にまったく余裕がない、医者も少ない、世界で一番医者が少ない。というようなことで、そこにコロナが入っていったら大変だということで、どこも拒否するんです。それで、行政のほうはお金をいっぱい出すから出してくれといって、それで出してもらっていると。それで、医療費が非常に高く上がっちゃっているという点があります。それから、デジタル化の遅れは、やはり、一時期問題になりましたけれども、記入するところはものすごく大変だと。必要のないことまでも全部書かせていると。それから、ハーシスというのもうまく動いていないというようなことがいろいろあって、デジタル化が遅れている。ロンドンは全部病院と家庭医の制度がはっきりしていますから、あっという間に患者さんのワクチンの把握もできるわけです。ワクチンをしようとしても医者がないと。そうすると、医者のアルバイトで、打ち手といいますか、打つ人は、時間給2万5,000円で募集したんです。2万5,000円というのは、いくら医者でもそういう時間給の人はいませんから、病院を休んでそっちに流れて、それでずいぶん稼いだ人もいます。そういう現状で、かなり財政的には、このチャンスとばかりいろいろなことがおこなわれたというのが実情だと思います。もちろんその一方で、非常に一生懸命やったお医者さんもいます。以上です。
永野 : 長谷川さんの話の中で、イギリスは非常にうまくいっているという感じのところがありました。
長谷川 :医療ひっ迫が起こらなかったということであって、死者が出たということに関してはうまくいったということではないと思いますけどね。
永野 :もしわからなかったら結構なのですが、科学的な助言の話で、福島のときに、イギリスの助言システムが非常に良くて、そのときの首相の顧問が、東京にあるイギリス大使館にもいろいろ連絡をして、非常に評判が良かった。その前のアイスランドの噴火のときも、非常にその組織がうまく対応した。今回はそこが非常にうまく実はいかなくて、その組織が解散させられたとか、いろいろな話を断片的に聞いているんですけども。
長谷川 :そこらへん、小出さんが詳しいと思います。
小出 :その話を、ロンドンのシミズさんがずっと追いかけていますので、彼がまとまったら私も聞いてみたいとは思っているのですが、今回の助言と、それから政策がどこまでうまくいったのかという、そのインクワイアリーが立ち上がっているようですので、その調査委員会の動きというのを、この間も彼からURLを送ってもらって、私のぞいています。
もう一つ、私もやっぱり疑問なのは、フランスでも非常事態というの宣言ができて、国がそういう体制でもって指揮系統に入るという動きがありますし、イギリスでも、ジャーナリスト会議のほうで、NHSの情報分析の担当をやられている米澤富美子さんのお嬢さん、長女の米澤ルミ子さんが、現地でずっとコロナの関係も全部情報を集めて、その情報をいわゆるインテリジェンスの、まとめた情報を分析するところに送ってという、そういう作業をやっていた。指揮系統が、ゴールド、シルバー、ブロンズという、それぞれの階層でもって、じゃあ今はどこなのかということによって指揮官が全部決まる。それから、どこまでの命令の到達がいくかという、その仕組みができているそうで、それはやっぱり常に戦争と、それから非常事態を考えながら準備をしている国と、それから、そういうことはないことになっているという形の国との違いじゃないかと思うんですけれども。
永野 :それから、長谷川さんにもう一つ、国家の安全保障。これは、アメリカなんかだと、そもそも感染症は国防、軍隊を世界中に派遣していますから、そもそも軍事的な事項としてみなされている、まさに国家安全保障。たまたま日本と違うなという程度の話ではなくて、元々これは国家安全保障の話と位置付けられているんじゃないのかなと思ったのですが、そのへんはいかがですか?
長谷川 :日本では、違うようですね。アメリカの場合、感染症のワクチン開発などは、国防総省などが、モデルナ、ファイザーにワクチンの補助金が出ている。だから、国家安全保障として感染症、過去のスペイン風邪のときに大量の兵士が亡くなったように、国家安全保障として完全に位置付けているということです。お話しましたが、日本でも感染症対策は「国家安全保障」と位置付けるべきとの提案はありました。そういうチャンスがあったにもかかわらず、国家安全保障という位置付けがないために、そういう支援体制がなかったということだと思います。
永野 :そうすると、今後の方向として、感染症対策は、国家安全保障に位置付けるべきと。そういう世論をつくるべきということでしょうか。
長谷川 :前回の新型インフルエンザとかのときもそう言うは提言はありました。今もあると思いますが、日本の政策決定者からは、それより、北朝鮮とか、中国の軍事行動に目を向けた安全保障のほうが強調されています。おそらく感染症の話というのはされない可能性もあるんじゃないかなと。
馬場:コメントなんですけども、コロナの状況を見ていて非常に感じたのは、コロナ政策をやっているときの責任体制がはっきりしなかったんです。当然これは国家的な政策の取組みですから、政治が責任を持つわけです。政治のトップというのは行政のトップでもある。コロナの記者会見で、よく総理と専門家会議のトップが2人出てきて記者会見をやっていました。メディアから専門的な話が出ると、専門家会議のほうに振るんですよね。これは非常にまずい形で、専門家会議から上がってきた知識や情報は全て政治のトップが判断して、自らの責任のもとに決定を下すというのが正しい位置付けなんですけども、このへんが極めてあいまいで、混乱している。見えただけじゃなくて、実際そうなんです。これは今までに科学関係の政策、原子力事故などでもそうだった。
不確定な事態での政策決定は、専門の技術者、あるは学者、研究者。こういう人たちがきちっとした意見を、政治家が理解したうえで、自分の責任のもとに政策を進めるべきですが、日本はできていないと思います。コロナで混乱したのは、そういう基本的なことが国家の体制としてできていなかったからだと思います。私が沖縄返還のことで、昨年本を書いて出しましたけども、沖縄を返還するときに誰が決めて、どういう手順で沖縄返還を実現したかというと、佐藤栄作というただ一人の政治家が個人的な人脈を使って、重要なところはほとんど自分だけで決めている。国家間の交渉は外務省がやるべきなんですけども、外務省は完全に蚊帳の外に置かれていた。それから、返還に伴う、日本から出すお金、アメリカからもらうお金のことについても、当時、大蔵大臣と財務官の2人だけが知っていた。他はみんな蚊帳の外で。予算はどうやって執行したかというと、防衛庁の防衛予算の中に潜り込ませて使っていたわけです。アメリカの軍部に払う金はですよ。そういう書類はほとんど廃棄処分になっている。こういうようにでたらめな行政をやってきたことを、一番重要なのは行政は、検証していないんです。しかしながら、外交評論家、あるいは外交専門家、学者、メディアは、きちっと総括して、どういう形でおこなわれてきたという事実だけでも残して、これが良かったのか、悪かったのかということをやるべきだったのに、をやってこなかった。
10年前の、12年くらいになりますけども、東日本大震災の原子力事故の時も、検証はおこなわれていないですね。形としては国会事故調のようなところで報告書を出して、提言書も出しているんですが一顧だにされていないし、何も変わっていない。長谷川さんの講演の中でも触れていたように、この教訓が今後生かされるかというと、たぶん今までの日本の行政と政治のやり方を見ていると、生かされないでしょうね。何年か経つと、コロナというのがあったっけね。ワクチンも散々無駄遣いして、期限過ぎたものをみんな捨てちゃったんだろうね。そのお金はアメリカのメジャーの、ヨーロッパメジャーの製薬企業にみんな献上したんでしょうね。だから、我々国民1人当たり、おそらく数十万円という金が欧米のメジャーな製薬企業にカンパしてやったと、そういう構図になっているんでしょうね。
こうした検証は本来、メディアが声を荒らげてやるべきなんですけども、メディアは相対的に力を失っている。私が言っているメディアというのは、新聞を代表とするメディアなんですけども、今、SNSのようなものもメディアといっているわけですが、相対的に新聞とかテレビとか、雑誌とか、従来メジャーだったメディアは、相対的に地盤沈下。だから、国民の代表になるようなメディアは、今はないわけですよね。非常に拡散化して、希薄化しちゃって。しかし、そういう中でも、やっぱりメディアというジャンルがある以上は、行政とか政治を検証して結論を出していくということが重要です。全体的なことでいうと、日本は継続性がない国なんですよ。長谷川さんの話にもありましたが、のど元を過ぎれば熱さをと忘れちゃうんです。そういう国民性があるので、統一教会も、今度の統一選もどうだったのかというのを、メディアは検証すべきなのに、全然検証しないですよね。あれだけ騒いだ話が、内閣総理大臣を暗殺する騒ぎにまでなったのに、もうすっかり忘れちゃった。コロナもおそらく連休明けに、あれが5類に戻されると、たぶんなんか昔の話になってしまうんでしょうね。
マスクでも、マスクをつけるかつけないかということじゃなくて、マスクは本当に効果があるのかないのかというのがメディアが報道すべきことなんですね。広々としたところでマスクつけているというのは。室内で、あるいは駅の中とか、ターミナルとか、そういう密閉されたようなところで、人が大勢いるところでマスクをしているというのは、たぶん意味があると思いますけども、そういう屋外で、今でもほとんどの人はマスクしていますよ。こういうようなことが本当にマスクに何か効果があるのかどうかということを、メディアがやっぱり報道すべきものであって、そういうことを置き去りにしてきたんじゃないかなというふうに思います。それから、ヘルスリテラシーという言葉が出ましたけども、最近は、フードのリテラシーとか、細分化されている。昔はサイエンスリテラシーというので一世を風靡しましたけれども、そういう細分化されたリテラシーでも、日本人は、世界の国々と比べるとずいぶん後ろのほうにいるんです。何かこれおかしいんじゃないかなと私は思っているんですけどもね。長谷川さんの今日のレクチャーでも、ヘルスリテラシーはミャンマーと同じくらいのところにいましたよね。その程度なのかね、我々は。ですから、ちょっと国家として、国民として、やっぱり考えなければならないと。政治の場にサイエンスリテラシーというか、日本は文系、理系という分け方が得意ですけども、その分け方でいうと、理系の人はあまりにもいませんよね、政治家の中に。それから、ITの遅れというのは、私は行政に責任があると思っているのですが、行政の役人の中にITの専門家っていないんです。やっぱり最先端の学問を修めたような人が行政官にならないと駄目なんですよ。医学もそうですよ。厚生労働省に医務官というのがいますけれども、簡単にいうと、医学部の中でも、二流、三流といわれている出身者が厚労省に入っているんです。反対の言い方をすると、東大をはじめとする有名大学の医学部卒というのは、厚労省の医務官にならないのです。黒木先生、そうじゃなかったですか、昔。
黒木 : 必ずしもそうじゃないです。
馬場 :でも昔の厚生省にまともな医務官はいませんでしたよ、私の時代は。
黒木 :まあその話は別として、非常にまずいのは、僕は厚労省だと思っています。厚労省がPCRを反対して、それから、たとえばウイルスのゲノムのデータを外に出さないということもあった。厚労省だけでやろうとする傾向がある。大学の人がやろうとすると妨害するというか、サンプルが回してもらえない。非常に縦割りを強く意識している行政庁ですね、厚労省は。そして、あそこに行っている医学系の技官というのは、全国のお医者さん、大学の教授を、予算でもって縛れるから、すごく愉快になって、うれしくて行っている人が多いんです。
それからもう一つ加えると、イギリスは非常に立派な検証を出しています。2年目くらいのときに。日本の政府は検証しませんと言っていますが、日本でも船橋洋一さんのやっている「アジアパシフィック・イニシアティブ」が検証を行った。それ以外はない。データは出ておりません。そういう透明性がなくて、検証もしていないところで、これから次のパンデミックに備えることは絶対できないと思います。
馬場 :国の行政機関は、民間と大学から、どんどん先端の知識を持っている人間を入れて、人事で往復させないと、オープン化しないと駄目だと思います。IT化の遅れはそこにあると思います。専門家がいないんですから。行政官はみんな、専門家のところに行って、話を聞いて、政策を練り上げるというけど、それじゃあ駄目ですよ。自分が自ら専門家と闘えるような人材じゃなかったら、今の潮目の速い世の中では無理です。それは医者も同じですね。だから、厚労省の中に立派な研究業績を持っている人がゴロゴロいるくらいじゃないと、厚労省は行政なんかできませんよ。それから、総務省だってそうですよ、IT化でもね。経産省だって同じだと思うんですね。そういう根本的なところがやっぱり変わっていないというのが、私は、簡単にいうと、政治が悪いからだと思います。
黒木:医学のデジタルを止めているのは日本医師会です。つまり、医師会の開業医の人はそういうのができない人、年取った人がいっぱいいるわけで、そういう人たちが、やってもらっちゃ困ると言っていて、それで止めているという点があります。大きい病院は全部もうデジタル化しています。
吉海:要するに、日本は歴史に学ばないということが、ずっと続いてきているわけです。結局今は、90年代を境に、あらゆる意味で日本の勢いが、低落しはじめて、非常に難しい状況に置かれているわけです。じゃあどうすればいいのかというときに、歴史に学んだ結果、あるいは、それぞれの時代の政策を検証した結果、こうすべきであるという解の出し方じゃなくて、時代時代の対症療法に奔走してきたわけです。対症療法で、それなりに効果が出ることで、安心感をみんなが覚えちゃうわけです。歴史に学ぶという意味での政策の企画というのは、誰がどうやったら動きはじめるのかということになるわけで、それを一部特定の方に向かせるというのは、おそらくこれはもう無理だろうと思うんです。
では、どうするか?21世紀構想研究会の面々は問題意識を共有する皆さんがお集まりおり、それぞれのネットワークがあって、小さいながらも、相互作用的に動かしながら、今の時代の日本は何がおかしいのかということを、何かの形ではっきり提起していくことが大事じゃないでしょうか?そうしない限りは、全て対症療法とフローで動いていくんです。これではおそらく、少子化が歴然とする中で、日本の再生はもう無理だろうと思います。
石油ショック時のことを思い出します。石油ショックの直前にサンシャインプロジェクト(当時の通産省が主導した新エネルギー開発計画)というのを企画して、石油ショックと同時に実行ベースに移したわけです。石油がバーレル3ドルの時代に、あの時代に太陽光とか風力とか水力はのほか、地熱とか、それをあらゆる意味で政策を発動させたわけです。その結果として、いろいろな産業が生まれました。だけれども、今ほぼ全てが、世界の競争力という意味では劣後になっているわけです。だけども、あの時代にあれだけの斬新な発想力を持ったというのは、一つのヒントになるかなという気がしていまして、何か、そういう、ここにいらっしゃる方はあらかたはもう高齢者的な、そういう範疇に入る方だと思うのですが、長谷川さんはおそらくまだバリバリの現役でいらっしゃると思うんですけども、そういう、我々だからこそ、日本を客観的に見て危機感を持ち得るというところがあるわけなので、それをどうやって現在の人、将来の人たちにどうやって伝承するかということを、何かうまく考えたいなという気がしています。
小出重幸さんのコメント・まとめ
第182回・21世紀構想研究会講演(2023年04月27日)
長谷川聖治 さん「科学ジャーナリストから見たコロナパンデミック」
長谷川聖治セッションで明確になった課題メモ 小出重幸
長谷川聖治さんから、さまざまな視点からの問題点を提示いただきました。その討論で指摘されたこと、疑問点、浮き彫りになった課題は、今後のこの国が進む方向を考える上で極めて重要ですが、いっぺんには議論できない問題でもあり、それぞれに掘り下げる必要があると思います。
今後の議論の素材として、ポイントを、メモにしました。
1)医療体制に関連して
・フランスには国家非常事態宣言、・医療体制ホワイトプランがあり、活用されました。
・英国でも、戦争・テロ・パンデミック……の発生時にはどんな指揮系統が発動されるかが明確にされ、多くの国民が意識しています。
・多くの国々では、国政として戦争や緊急事態にいかに向き合うか、その際にはどんな指揮系統を発動するのか、平時からの危機対応が組み上げられています。端的に言えば、常に戦争のことを考えて生活しているわけです。
・一方の日本は「そうしたことは起こらない」、「Natural Securityのことは考えないで日々を送る」という意識が広がっています。このままでこの国はどこまで飛翔できるのでしょうか。
・パンデミック、戦争、テロまで想定した国民意識を、どう醸成すべきか――現実的な対応を迫られる時期になっているけれども、どうするのか?
・「メメント・モーリ(memento mori)」
ラテン語で「自分がいつか必ず死ぬことを忘れるな」「人に訪れる死を忘ることなかれ」といった意味の警句。
スウェーデンなど欧米の国々のように、「高齢者が一定数、亡くなるのは仕方がない」として、社会全体のリスク回避に焦点を定める国と、「いのちは何よりも重い」、「ひとりでも死者はださない」という日本の世情との対比を、どう受け止めるか。この国には、死生観、メメント・モーリの意識がなくなってしまったのか。
2)ワクチン問題
・ワクチンの効果を客観的に評価したい。
・接種による死者の報告もある一方で、ワクチンはCOVID-19の死者抑制にはどれほど寄与できたのか。WHOも最近、ワクチン接種に腰を引き気味ですが、リスクと恩恵、改めて最新の判断を知りたい。
・途上国には十分なワクチンが普及できなかった一方で、イラク、アフリカ諸国など、若い世代中心の国家では、そもそも死亡リスクが少なかったという現実もある。
ウクライナ戦争でも、患者数の増加が指摘された時期もあったが、結局、大きな社会問題にはならなかった。
3)政策決定と専門家
・政府、国会の科学顧問の役割
・尾身さんなど日本の医学顧問と、英国の医学・科学顧問制度の対比
・福島原発後の対応では、英国科学顧問の役割は高く評価されたが、COVID-19では、科学顧問、医学顧問の果たした役割は、どう評価されているのか、調査委員会の判断は?
この事情は、ロンドンの清水健さんのお話を聞きたいと思います。
・行政官が、専門家から話を聞いて政策を作る……従来の日本の行政の仕組みが、限界に直面している。
・専門家が行政のトップに立つ、リーダーシップを示すことが必要
4)メディア
・「ニュースとはなにか」――読者・視聴者も、知っておくべきこと。
・「たいへんだあ~」を伝えること。これがニュースの原点にあり、紙面、ニュース時間枠もこの優先順位で埋まる。
・こうした報道現場の事情を、多くの市民、マスコミ、消費者も知るべき。日本にその教育機会がない。
・宮坂昌之・大阪大名誉教授指摘の問題。 専門を理解する記者が少なすぎる。
報道機関で、どれだけの「専門家」を抱えたら良いのか? 分野ごとに専門記者を配置することは、どこまで現実的か?
・News room(編集局)では、GeneralistsとSpecialists、いずれも必要。
双方の役割りと、スタッフの比率を考える必要がある。
・ネット情報の氾濫で、Fact Check作業が、後方に置いて行かれてしまった。
Fake News、Digital Platformの現実に、どのように向き合うか?
以上